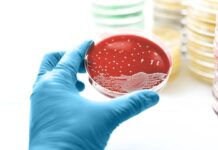
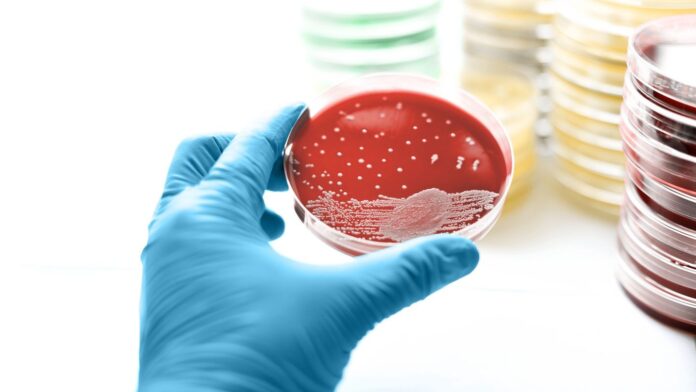
Pseudomonas aeruginosa – распространенная бактерия, способная вызывать широкий спектр инфекций, от легких кожных раздражений до состояний, угрожающих жизни. Часто присутствуя безвредно на коже или в воде, она становится опасной, попадая в организм через раны, медицинские устройства или загрязненные среды. Понимание рисков, симптомов и профилактических мер имеет решающее значение для защиты вашего здоровья.
Что такое Pseudomonas aeruginosa?
Pseudomonas aeruginosa относится к группе бактерий, известных своей способностью выживать в различных условиях, включая почву, воду и даже больничные помещения. Центры по контролю и профилактике заболеваний (CDC) идентифицируют ее как наиболее часто вызывающий заболевания штамм в роде Pseudomonas. Инфекции особенно серьезны для людей с ослабленной иммунной системой или тех, кто проходит медицинские процедуры.
Как происходит заражение?
Бактерия распространяется несколькими способами:
- Медицинские учреждения: Ненадлежащая гигиена среди медицинских работников или загрязненное оборудование являются основным источником инфекции.
- Воздействие воды: Плохо обслуживаемые джакузи, бассейны и даже растворы для контактных линз могут содержать P. aeruginosa, приводя к инфекциям.
- Раны: Открытые раны, ожоги или хирургические места предоставляют точки входа для бактерий, особенно в больничной среде.
- Медицинские устройства: Аппараты искусственной вентиляции легких, катетеры и другие инвазивные устройства могут быть загрязнены, что приводит к инфекциям кровотока или мочевыводящих путей.
Риск повышен для пациентов, уже находящихся в больнице, особенно тех, у кого ослабленный иммунитет из-за сопутствующих заболеваний или длительного лечения.
Симптомы и диагностика
Симптомы варьируются в зависимости от типа инфекции:
- Пневмония: Кашель, затрудненное дыхание.
- Инфекции мочевыводящих путей: Боль, частое мочеиспускание.
- Раневые инфекции: Выделение жидкости, воспаление.
- Инфекции уха: Боль, ухудшение слуха.
- Инфекции кровотока: Лихорадка, озноб, потенциально приводящие к шоку и отказу органов.
Диагностика включает физический осмотр и лабораторные тесты для выявления бактерий в крови или биологических жидкостях. Врачи часто проводят тестирование на чувствительность к антибиотикам, чтобы определить наиболее эффективное лечение.
Стратегии профилактики
Предотвращение инфекции P. aeruginosa зависит от строгих гигиенических мер:
- Мытье рук: Частое мытье рук с мылом и водой или использование антисептика для рук необходимо.
- Уход за ранами: Держите раны чистыми, закрытыми и следите за признаками инфекции.
- Избегайте совместного использования: Не делитесь личными вещами, такими как бритвы или полотенца.
- Применение антибиотиков: Используйте антибиотики только по назначению и завершите полный курс лечения.
- Гигиена в здравоохранении: Напоминайте медицинским работникам о необходимости соблюдать правила гигиены рук перед взаимодействием с пациентами.
- Безопасное плавание: Убедитесь, что джакузи и бассейны правильно хлорированы и обслуживаются.
Прогноз и осложнения
Прогноз инфекции P. aeruginosa зависит от тяжести, общего состояния здоровья и полученного лечения. Уровень смертности колеблется от 18% до 61%, при этом инфекции кровотока и легких представляют наибольший риск. Нелеченые раневые инфекции могут привести к костным инфекциям, в то время как инфекции кровотока могут вызвать дыхательную недостаточность, шок и смерть.
Уязвимые группы населения
Определенные группы подвержены более высокому риску:
- Госпитализированные пациенты: Те, у кого есть раны, подключенные к аппаратам ИВЛ или использующие катетеры.
- Пациенты с кистозным фиброзом: Примерно 25% людей с кистозным фиброзом страдают хроническими легочными инфекциями P. aeruginosa.
- Люди с ослабленным иммунитетом: Люди с ВИЧ, раком, реципиенты трансплантатов или принимающие иммуносупрессивные препараты.
Вывод
Pseudomonas aeruginosa – универсальный патоген, способный вызывать серьезные инфекции в различных условиях. Поддержание строгой гигиены, безопасный уход за ранами и надлежащая медицинская санитария являются жизненно важными шагами для снижения риска. Раннее выявление и соответствующее лечение антибиотиками улучшают результаты, но профилактика остается наиболее эффективной стратегией.
Способность бактерии адаптироваться и развивать устойчивость к антибиотикам подчеркивает необходимость продолжения исследований и тщательных мер по контролю над инфекциями.